El doctor Antoni Salvà, director de la Fundació Salut i Envelliment de la Universitat Autònoma de Barcelona, va participar en la a primera sessió del Curs de Formació Continuada en Gerontologia Clínica i Cures Pal·liatives 2023 de la Fundació Mutuam Conviure.
En la seva ponència va oferir una actualització al voltant del concepte de fragilitat, un dels més significatius dins l’àmbit de la geriatria.
Per què parlem de fragilitat?
Abans de res, cal dir que el concepte de fragilitat no és nou. Se’n parla des de fa molt de temps i ha anat evolucionant al llarg dels anys. Amb tot, ha estat a principis d’aquest segle quan se l’ha començat a dotar d’un contingut més acadèmic i científic.
Fonamentalment, parlar de fragilitat ens ajuda a donar resposta a dos dels grans problemes de la geriatria. En primer lloc, permet veure si és possible retardar o prevenir la dependència i fer-ne una detecció i intervenció precoces. En segon lloc, ens pot dir com podem ajustar els objectius terapèutics i tractaments a cada persona segons les seves característiques, situació i pronòstic.
Esperança de vida i envelliment saludable
La importància del concepte fragilitat i de les seves possibles aplicacions en la pràctica clínica no es pot deslligar del context actual. Avui dia, tenim una esperança de vida superior als vuitanta anys, però, de mitjana, passem els últims deu amb algun grau de discapacitat. El final de la nostra vida s’ha allargat molt i això obliga a ajustar els plantejaments, objectius i tractaments segons evoluciona la nostra situació.
Amb l’edat, les persones anem acumulant malalties i el més important serà controlar-les per tal de poder conservar al màxim la capacitat funcional. Així doncs, l’atenció a les persones grans ha de posar el focus en el manteniment de l’autonomia.
L’any 2015, l’OMS publica el World Report on Ageing and Health i fa èmfasi en la necessitat d’insistir en l’envelliment actiu i saludable. Aquest és definit com el procés de promoure i mantenir la capacitat funcional que permet el benestar en fer-se gran. Per altra banda, també assenyala que la capacitat intrínseca de cada persona, que depèn dels seus òrgans i sistemes, i la capacitat funcional, relacionada amb l’entorn, són dos elements que cal tenir en compte per separat. Ambdues van disminuint amb el temps, però és possible alentir o endarrerir la pèrdua de la segona mitjançant mesures adaptatives. Per exemple, unes ulleres poden corregir un dèficit de la capacitat intrínseca de la vista i fer que puguem veure-hi bé.
El concepte fragilitat
La fragilitat és un estat de vulnerabilitat en el qual una persona, per un motiu determinat com una malaltia, trenca el seu equilibri i, un cop resolta, té moltes dificultats per recuperar la situació que tenia prèviament. Si passem per diversos processos com aquest al llarg de la nostra vida, les petites disminucions en la nostra capacitat es van acumulant i podem arribar a una situació de dependència.
Una de les dificultats a l’hora d’entendre el concepte fragilitat és que a vegades s’intenta equiparar a altres elements com dependència, discapacitat, malaltia crònica o comorbiditat. La fragilitat estadísticament es correlaciona amb l’edat, la comorbiditat i la dependència, però no és igual a cap d’aquests conceptes. Es tracta d’una combinació de tots aquests elements i de com es relacionen amb les característiques de la persona.
Models teòrics del concepte fragilitat
Com hem dit, el concepte de fragilitat no és nou, però en els últims vint-i-cinc anys ha evolucionat i s’ha concretat en dos models teòrics. El primer és el model d’acumulació de dèficit, desenvolupat principalment al Canadà per Kenneth Rockwood i el seu equip a partir de la recerca del Canadian Study of Health and Aging (CSHA). El segon model és de la fragilitat com a síndrome, que prové dels Estats Units i és obra de l’equip de la doctora Linda P. Fried. Es va traçar a partir de dos estudis: el Cardiovascular Health Study i el Women’s Health Study.
Fins que apareixen aquests estudis, el concepte fragilitat estava basat en les diferents visions que cadascú tenia de la paraula. Gràcies als models teòrics, el concepte adopta unes característiques molt ben definides i podem portar-lo a la pràctica clínica amb una visió més científica.
El model d’acumulació de dèficits
Aquest model parteix de la hipòtesi que durant el procés d’envelliment els sistemes van acumulant dèficits. Així, com més dèficits acumuli una persona, més probabilitats tindrà de patir esdeveniments adversos de salut i pitjor serà el seu pronòstic vital. L’impacte que tindrà aquesta acumulació dependrà de la intensitat de l’element estressor (condicions ambientals, malalties, etc.) i del temps necessari de recuperació. En general, la mitjana d’acumulació de dèficits va augmentant amb l’edat de manera exponencial.
Per a definir l’acumulació de dèficits es va construir un índex de 92 variables sobre una base de seguiment de 5 anys. Aquestes no només englobaven malalties, sinó que també incloïen diferents síndromes geriàtriques i aspectes emocionals funcionals, socials, cognitius i nutricionals.
En la construcció d’aquests índexs s’assigna una puntuació (“0” en cas d’absència de dèficit i “1” en cas de presència) a cada un dels ítems analitzats. Amb la suma de tots els dèficits dividida entre les variables avaluades obtindrem l‘índex de fragilitat, que indicarà el pronòstic de la persona. Aquest índex sempre és un número inferior a 1, ja que abans d’arribar a aquest hi hauria un col·lapse del sistema. De fet, es considera que, quan l’índex de fragilitat és més de 0,66, la persona es troba en una situació d’incompatibilitat amb la vida.
Els Índex de fragilitat
Treballar amb 92 variables era molt complicat, per això en versions posteriors el nombre es va reduir a 70 i, més endavant, a 40. També es van crear diferents escales que utilitzen el model d’acumulació de dèficit per fer un diagnòstic de situació de les persones d’acord amb aquest. El mateix Rockwood va contribuir a l’elaboració de la Clinical fraility scale, que permet al professional situar el pacient en un dels nivells de fragilitat de manera molt visual.
Un element important que cal tenir en compte és que per poder emprar l’escala i situar la persona en un dels seus grups, és imprescindible tenir un bon coneixement de les seves característiques funcionals i el seu estat de salut. Aquests índexs, doncs, ens ajuden a veure la situació de la persona de manera sintètica, sempre que prèviament hàgim fet una valoració geriàtrica integral.
A Catalunya, s’ha creat també una escala basada en el model d’acumulació de dèficit, l‘Índex fràgil-VIG.
Els índexs de fragilitat que segueixen el model de Rockwood es basen en un diagnòstic situacional, però també es corresponen amb un nivell d’intensitat terapèutica determinat. Per consegüent, ens serviran per establir objectius terapèutics i intervencions més ajustades a la situació de cada persona. Aquestes podran tenir un enfocament curatiu o un enfocament pal·liatiu.

El model de la fragilitat com a síndrome
Aquest model és bastant diferent de l’anterior i defineix la fragilitat com una síndrome mèdica amb múltiples causes. Es caracteritza per una disminució de la força, de la resistència i de la funció fisiològica que augmenta la vulnerabilitat individual per estar en risc de dependència o mort. Per tant, el concepte fragilitat estaria molt lligat a les característiques físiques de les persones.
Els aspectes físics que té en compte aquest model inclouen des dels primers canvis que es produeixen a escala cel·lular i que no som capaços de veure, com les lesions moleculars que apareixen per l’estrès oxidatiu, una de les causes principals de l’envelliment, fins als símptomes que es fan evidents en etapes més avançades, com la debilitat, la pèrdua de pes i els problemes de mobilitat, entre d’altres.
Criteris operatius de fragilitat
El model de la fragilitat com a síndrome va ser desenvolupat per la doctora Fried i el seu equip a partir de l’anàlisi estadística d’una base de dades molt gran de dues cohorts nord-americanes. L’estudi va definir cinc criteris per avaluar la fragilitat d’un pacient: pèrdua de pes no intencionada, debilitat muscular, baixa resistència i energia, disminució de la velocitat de la marxa i baixa activitat física. Si una persona reuneix un o dos criteris és pre-fràgil i, si en té més de tres, és fràgil. Amb el temps, aquests cinc criteris han servit per desenvolupar diversos qüestionaris de valoració de la fragilitat basats en el model de Fried.
Complir els criteris de fragilitat s’ha associat de manera estadística a presentar abans una primera hospitalització, una primera caiguda, una disminució de les capacitats per a les activitats de la vida diària i una disminució de la mobilitat. A més, les persones fràgils presenten més mortalitat a tres i set anys vista que les que no ho són.
Els models de fragilitat i la seva utilitat
Per una banda, el model de fragilitat com a síndrome de Fried serà útil quan l’objectiu sigui identificar persones de risc. Aquestes es trobarien en situació de pre-fragilitat o fragilitat i es podrien beneficiar d’accions preventives per tal que no desenvolupin una discapacitat o, si la tenen en fase molt inicial, la puguin revertir. En canvi, si la finalitat que perseguim és valorar un pacient i fer-ne un diagnòstic situacional per tal d’ajustar els nostres tractaments, l’eina més adequada seran els índexs de fragilitat derivats del model d’acumulació de dèficits. Generalment, això sol ser més necessari quan la persona ja té dependència o està en una fase més avançada de la malaltia.
Prevalença i incidència
És difícil parlar de la prevalença de la fragilitat, ja que dependrà de quin model estem fent servir per definir-la. Amb tot, en general, podem dir que a escala poblacional hi ha entorn d’un 18% de persones fràgils. D’altra banda, si parlem de l’àmbit comunitari, en són un 12% i, en l’àmbit hospitalari, més d’un 50%. La fragilitat és més prevalent en dones i a mesura que avança l’edat.
Quant a la incidència anual de fragilitat i pre-fragilitat, aquesta se situa al voltant dels 40 i 150 casos nous per cada 1000 persones, respectivament. Cal dir que la fragilitat, sobretot si la considerem des de l’òptica sindròmica, es tracta d’una situació variable. Així, hi ha persones fràgils que amb el tractament adequat poden passar a ser pre-fràgils o, fins i tot, no-fràgils. Al seu torn, l’evolució natural és que les persones pre-fràgils acabin essent fràgils i que les fràgils acabin en situació de dependència. De fet, aproximadament una de cada cinc persones pre-fràgils, si no reben tractament adequat, esdevindran fràgils al cap d’un any.
Això no obstant, com hem dit abans, les xifres sempre estaran condicionades per l’estudi i l’instrument emprat per a realitzar-lo. A Barcelona, des de la Fundació Salut i Envelliment UAB, vam dur a terme un estudi en un Centre d’Atenció Primària i vam observar que hi havia un 8% de persones fràgils segons els criteris de Fried. Altrament, quan fèiem servir escales del model índex de fragilitat de Rockwood, aquestes eren entre el 34 i el 64%.
Estratègies per a l’atenció de persones grans fràgils
Vist això, de quina manera podem integrar els dos models en la pràctica assistencial? Els índexs de fragilitat fonamentalment serveixen per fer un diagnòstic de situació. Per aquest motiu, són més útils quan les persones tenen algun grau de dependència o comorbiditat i, sobretot, en les fases finals de la vida. Tanmateix, el debat més important està en com podem fer servir el model sindròmic per a la detecció precoç i la prevenció de la dependència.
En aquest sentit, des d’un grup de treball del Departament de Salut del qual vaig formar part, es va proposar fer una detecció oportunista. Primer, cal identificar les persones autònomes que han tingut una caiguda recent, perden força, presenten inestabilitat en la marxa o altres afectacions semblants i que poden tenir algun problema en el futur. Després, s’haurà d’utilitzar algun tipus d’instrument que permeti avaluar la situació de fragilitat, com el Gérontopôle Frailty Screening Tool (GFST). Si confirmem la situació de fragilitat, serà necessari fer una valoració geriàtrica integral per tenir un diagnòstic exhaustiu i actuar en conseqüència.
Les intervencions que farem es poden classificar en dos tipus. En primer lloc, tenim les intervencions clàssiques, sobre els problemes o les malalties detectades. És a dir, si una persona camina amb dificultat perquè li fa mal el genoll, haurem de mirar d’on ve aquest dolor i tractar-lo. En segon lloc, també caldrà proposar actuacions dins l’àmbit social si es detecten problemàtiques d’aquesta índole, com solitud o falta de participació. Sobre aquesta qüestió val la pena dir que, quan tractem amb persones grans, sempre hem d’analitzar el seu context o entorn.
Ara bé, hi ha dues intervencions que són transversals: l’exercici físic i l’alimentació saludable. L’exercici físic, a més, és l’única que s’ha demostrat eficaç en revertir les situacions de fragilitat o reduir-ne l’evolució.

Detecció i cribratge: la proposta de l’OMS
Quant al procés de detecció precoç, gran part de les societats científiques i d’experts proposen realitzar cribratges oportunistes, basats en l’aparició de símptomes. Per fer-los ens ajudarem d’instruments com la Gérontopôle Frailty Screening Tool i altres proves senzilles com la velocitat de la marxa i l’SPPB. Aquestes es poden fer a la consulta de metges, professionals de la infermeria o de la fisioteràpia abans de procedir a analitzar més en profunditat la condició de fragilitat.
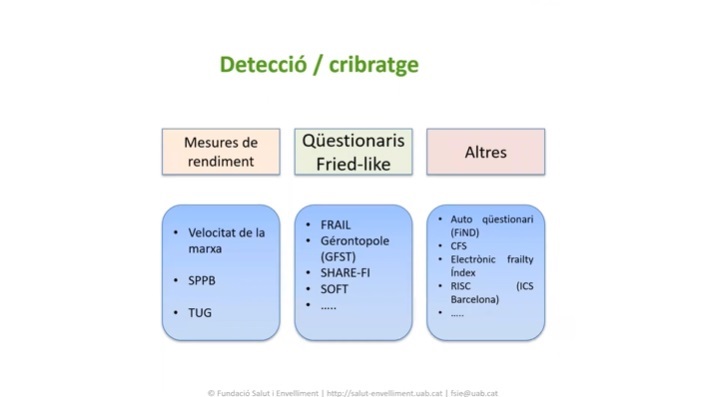
El 2017, l’OMS publica una proposta per a la detecció precoç centrada en les pèrdues de capacitat. La seva aproximació advoca per fer un cribratge a les persones grans basat en l’avaluació dels sis dominis de la capacitat intrínseca: visió, audició, capacitat cognitiva, capacitat psicològica, capacitat locomotora i vitalitat. L’objectiu és que qualsevol ciutadà pugui identificar si té dèficits en cadascuna d’aquestes capacitats mitjançant una eina senzilla. Per això, s’ha creat una app per a telèfons mòbils que es pot utilitzar per a fer-se un auto-cribratge.
A partir d’aquí, es podrà establir una estratègia diagnòstica, que en general consistirà en l’avaluació de les condicions associades, la prevenció d’una major pèrdua de la capacitat en el domini que estiguem avaluant, el maneig dels factors de risc associats i, finalment, l’avaluació de l’entorn físic i social.
La principal diferència de la proposta del model sindròmic de fragilitat vista anteriorment i la de l’OMS, és que la primera serveix per identificar una persona fràgil i amb aquesta podem valorar la persona en funció de diferents dominis. Tot i això, és possible que en determinades situacions els dos models es trobin, per exemple, quan es tracta d’un pacient amb problemes de mobilitat. En aquest sentit, els països opten per un o per l’altre o, inclús, per una opció híbrida, quelcom que s’està actualment debatent en el nostre país.





 93 380 09 70
93 380 09 70

