Reflexions entorn un nou model residencial

El doctor Antoni Salvà, director de la Fundació Salut i Envelliment de la Universitat Autònoma de Barcelona, va intervenir en la 4a Jornada Residencial, dedicada als aprenentatges derivat de la crisi de la Covid-19. En la ponència va compartir les seves ‘Reflexions en torn d’un nou model residencial’ amb un públic virtual format per professionals del sector.
Les residències han demostrat, en el context de pandèmia, una gran capacitat d’adaptació. Malgrat això, al llarg dels últims mesos hem vist com ha estat de fàcil estigmatitzar-les per part de persones que no tenen coneixement del sector i que es basen només en allò que ha aparegut als mitjan de comunicació.
Les residències han viscut durant la crisi sanitària de la Covid-19 una espiral de destrucció, amb persones usuàries i professionals afectades, canvis constants, incertesa, necessitat de prendre decisions complexes sense els coneixements adequats a causa de la immediatesa i la falta d’experiència... Tenint en compte aquesta realitat, no s’haurien de plantejar canvis de model en calent i basats només en el que ha passat derivat de la pandèmia. Els canvis s’haurien de fer després d’una anàlisi detallada de les circumstàncies viscudes i sempre des del rigor acadèmic i científic.
El meu punt de partida és que el model organitzatiu de les residències ja estava sotmès a un fort estrès abans de la pandèmia i que fa anys que veiem que hi ha necessitats que no estan ben cobertes. La pandèmia ha fet aflorar algunes de les mancances que existien i n’ha fet aparèixer de noves. Ens equivocaríem, però, si penséssim en un model que respongués a les necessitats extraordinàries d’una pandèmia en comptes de fer-ho a les necessitats i desitjos de les persones en situacions ordinàries, tot preveient plans de contingència. 
Per fer una reflexió global sobre el model residencial a Catalunya, cal que ens fixem en sis àmbits. Un d’ells és el model d’atenció. Darrerament, hi ha professionals que m’han preguntat si l’Atenció Centrada en la Persona (ACP) és un model que permet donar respostes adequades a una situació de pandèmia com la que vivim. El cert és que es tracta d’un model que en els últims anys ha evolucionat de manera extraordinària i que penso que la seva continuïtat és indiscutible. Ara bé, una altra qüestió és com abordem la seva aplicació pràctica.
Més enllà de l’experiència dels professionals dels centres, entre els quals ha millorat la percepció sobre el model, en aquests moments comencem a tenir evidència científica que l’ACP és eficaç per millorar les condicions de les persones que viuen en residències. Tot i que és complex desenvolupar estudis en aquest àmbit, estem veient que les persones ateses sota aquest model tenen menys sentiments negatius (solitud, desempara, depressió, etc.), tenen una major percepció de qualitat de vida i, en les que tenen deteriorament cognitiu, s’ha pogut demostrar una disminució dels trastorns de comportament. Per tant, podem afirmar que aplicar l’ACP vol dir fer bona pràctica assistencial. Per tant, el que hem de fer és consolidar i avançar en l’aplicació pràctica del model en cadascuna de les residències.
Un altre dels àmbits de debat és el de la complexitat en les necessitats de salut. A Catalunya tenim una doble xarxa d’atenció de llarga durada institucional, formada per les unitats de llarga estada sociosanitàries i les residències, i fa molts anys que es discuteix si és convenient mantenir aquesta dualitat. Avui dia en el sector de l’atenció residencial és concentra una gran nombre de persones amb una alta complexitat des del punt de vista dels problemes de salut. A les residències hi trobem fonamentalment –un 91% del total- persones amb un risc alt o moderat. Aquesta és una realitat que ha anat evolucionant en els darrers anys i ho continuarà fent. En paral·lel, també ha augmentat de manera substancial el grau de dependència de la població institucionalitzada. A més d’això, observem que la mortalitat en persones que viuen en residències és molt alta, del 20,46% en front del 3,3% de la població general. Per tant, a les residències s’estan atenent persones que tenen moltes necessitats de salut i hem d’abordar quina resposta els podem donar.
El 2018 el Departament de Salut i el de Benestar Social van fer una proposta que encara no s’ha pogut desenvolupar que es basa en que hi hagi una figura mèdica única que atengui les persones a les residències i que d’alguna manera formi part de l’Atenció Primària. Al meu parer, si creem equips específics amb experts ben dotats que tinguin voluntat, coneixements i disponibilitat per treballar dins de les residències i amb els seus professionals conformant equips pluridisciplinaris, això pot funcionar i tant se val si pertanyen a una xarxa o un altra. Ara bé, si del que estem parlant és de tornar a la situació en què els metges de l’Atenció Primària, tal i com està organitzada ara, puguin actuar com a metges únics a les residències, no funcionarà, com ja hem vist. Així doncs, el model està escrit, ara es tracta de veure com es materialitza.
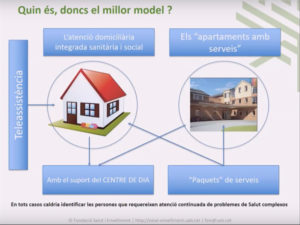
El tercer àmbit sobre el qual hem de reflexionar és quina tipologia de serveis necessitem per fer front a la complexitat. Aquí ens enfrontem a un dilema. Quan preguntem a les persones on volen viure, la majoria opta pel domicili i, per tant, per l’atenció domiciliària. Només es plantegen anar a una residència quan necessiten una major atenció i si estan sols. Per tant, la residència és sovint una alternativa no desitjada. Així mateix, veiem que les noves generacions estan apostant per nous models, com el co-housing o els barris per a persones grans. Ara bé, de moment la qüestió és com fer compatible la preferència de viure a casa amb la major complexitat clínica que fa que un 4-5% de la població hagi de viure en un entorn residencial.
Si mirem què fan altres països europeus, veiem que, tot i que hi ha diferents models organitzatius, es poden identificar un seguit de tendències. Una es la d’avançar cap a la supressió dels models més medicalitzats, ja que es fa molt difícil satisfer el desig de viure com a casa en un entorn hospitalari. En canvi, s’estan desenvolupant molt, tot i que encara de manera insuficient i amb grans diferències entre països, el housing o apartaments amb serveis per a les persones que necessiten una menor atenció.
Des del meu punt de vista, hauríem de tenir com a mínim tres tipus de recursos que serveixin per a situacions diferents: el recurs residencial clàssic, l’atenció domiciliària i els apartaments amb serveis. Quan parlem de l’atenció domiciliària, hem de tenir en compte la complementarietat amb els Centres de Dia i la teleassistència, mentre que en el cas dels apartaments hem d’abordar quins són els paquets de serveis que ofereixen. Si això funciona bé, es pot reduir l’accés a les residències a aquelles persones que tenen més necessitats. Arribar a aquesta situació implica, però, que es facin reformes també fora de l’entorn residencial. Cal una major intensitat d’atenció domiciliària i també un canvi de model en aquest àmbit, en què la connexió amb els serveis de salut és essencial perquè hi ha moltes persones que acumulen una gran comorbiditat. Pel que fa als apartaments amb serveis, és important que en tinguin un bon paquet que inclogui cura personal, atenció d’infermeria i mecanismes per fer front a les situacions de crisi, si no, el recorregut serà petit. En qualsevol cas, s’ha de tenir present que aquests dos recursos funcionen molt bé sempre que hi hagi un sistema de suport econòmic. També cal assenyalar que sovint aquests recursos intermedis funcionen millor si estan vinculats a una estructura residencial més potent. Per tant, podem concloure que el millor model és la diversificació. És a dir, tenir recursos que per una banda s’adaptin a les necessitats i característiques de les persones i, per l’altra, als seus desitjos.
 Pel que fa a quina estructura física permet compatibilitzar el viure com a casa amb la millor atenció, la reflexió hauria de partir d’alguns consensos. Entre aquests, que hem de disposar de més habitacions individuals, que s’han de crear unitats de convivència i que els espais comuns d’aquestes han de ser més petits i que s’han d’aprofitar al màxim les noves tecnologies. A més a més, caldrà debatre si és millor que hi hagi unitats especialitzades, per exemple, amb persones de major complexitat o amb persones amb deteriorament de conducta, o si es millor la diversitat de residents.
Pel que fa a quina estructura física permet compatibilitzar el viure com a casa amb la millor atenció, la reflexió hauria de partir d’alguns consensos. Entre aquests, que hem de disposar de més habitacions individuals, que s’han de crear unitats de convivència i que els espais comuns d’aquestes han de ser més petits i que s’han d’aprofitar al màxim les noves tecnologies. A més a més, caldrà debatre si és millor que hi hagi unitats especialitzades, per exemple, amb persones de major complexitat o amb persones amb deteriorament de conducta, o si es millor la diversitat de residents.
Per fer funcionar tot això la peça clau són els professionals i és evident que cal actuar en aquest àmbit. Els treballadors i treballadores han d’oferir qualitat en la prestació de serveis, s’han de sentir confortables en el desplegament de la pràctica assistencial i han de percebre que el sector té prestigi. Això vol dir que els salaris hauran de millorar, reconeixent la formació i l’especialització, i que caldrà reflexionar sobre l’estructura de personal. Hi ha d’haver també uns ratis que permetin fer l’atenció a la complexitat de la que hem parlat.
Així mateix, si hem de reformar progressivament les residències, hem d’abordar també la qüestió de la sostenibilitat econòmica. Els preus que hi ha avui dia no permeten una evolució en aquesta línia. Si ens comparem amb els països veïns estem per sota en inversió en atenció de llarga durada en relació al PIB i fa molts anys que estem en aquesta situació. Si això ho podem modificar, tota la resta la podem transformar en cadena. La majoria d’accions que he descrit encaixen perfectament amb els plans del departaments de salut i de drets socials. Per tant, ara no és el moment d’imaginar, sinó d’operativitzar. Aquest nou model no és una utopia, té una base sòlida. El que cal és una bona inversió i prendre decisions valentes que, passa a passa, ens portin allà on volem ser.
Dr. Antoni Salvà
Director
Fundació Salut i Envelliment. UAB
Podeu veure la sessió completa al nostre canal de Youtube.





 93 380 09 70
93 380 09 70

