La doctora Magda Campins, cap del Servei de Medicina Preventiva i Epidemiologia de l’Hospital Universitari Vall d’Hebron i professora de la Universitat Autònoma de Barcelona va ser la protagonista de la primera sessió del Programa en Geriatria Clínica i Cures Pal·liatives. L’article següen recull les idees principals de la seva intervenció en aquesta formació organitzada per la Fundació Mutuam Conviure amb l’afany de contribuir a la millora dels coneixements dels professionals d’aquest àmbit.
Les vacunes de la Sars-CoV2 s’han convertit en un tema que ha generat una gran controvèrsia, no només en l’àmbit sanitari, sinó entre el conjunt de la societat. Es tracta d’unes vacunes molt esperades, ja que ara mateix poden ser la millor eina per sortir de la pandèmia en què ens trobem. Malgrat que el desabastiment i la guerra comercial que ha creat la indústria farmacèutica ha posat en dubte que poguem assolir la immunitat de grup en un termini tan curt com prevèiem, sí que mantenim l’expectativa que cap a finals d’any la situació millori d’una forma clara.
Per tal d’intentar esvair molts dels dubtes que planen sobre les noves vacunes, cal que primer de tot coneguem com han estat fabricades. Pel que fa a les tecnologies, aquestes vacunes han fet servir totes les disponibles, tant les clàssiques com les modernes. Entre les primeres, tenim les que es basen en la inactivació o atenuació del virus i que són les que s’han fet servir bàsicament en les vacunes de la Covid produïdes a la Xina. També es basen en una tecnologia clàssica les que utilitzen una part o proteïnes del virus i que anomenem vacunes de components virals, un exemple de les quals seria la vacuna de la grip. En les vacunes contra la Covid que estan fabricades amb aquest sistema, el que s’està fent servir és la proteïna S, que és el punt en què el virus s’uneix a les cèl·lules per produir la infecció. Seguint aquesta línia, n’hi ha algunes que es troben en diferents fases d’evolució, però encara no n’hi ha cap d’autoritzada.
Pel que fa a les tecnologies modernes, ens trobem les vacunes de vectors virals i les d’ARN missatger. Les primeres es basen en la inserció del gen de la proteïna S en l’Adenovirus, que pot ser d’humà o d’animal. Una vegada aquest s’introdueix en l’organisme, es comencen a generar anticossos contra la proteïna S. Aquest tipus de vacunes porten molts anys en vies de desenvolupament, però les que s’han arribat a desenvolupar del tot són només unes poques i de molt recents, com, per exemple, la de l’Evola. Per últim, ens trobem amb les vacunes d’ARN missatger, entre les quals hi ha les de Pzifer i Moderna contra la Covid, que utilitzen tecnologies completament noves en el camp de les vacunes, però que ja s’han utilitzat en la fabricació d’altres medicaments.
Aquestes tecnologies es basen en agafar un fragment d’ARN recombinant que codifica la proteïna S i envoltar-lo d’una membrana de lípids perquè penetri fàcilment en la cèl·lula humana. És en el citoplasma de la cèl·lula on els ribosomes d’aquesta fan que l’ARN fabriqui la proteïna S que surt de la cèl·lula i genera els anticossos. Hi ha hagut molta controvèrsia respecte si aquest tipus de vacunes podrien integrar l’ARN en el genoma de la cèl·lula, però això és impossible, perquè tot aquest procés de desenvolupament de la codificació i fabricació de la proteïna S es fa en el citoplasma de la cèl·lula i no en el seu nucli.
Desenvolupament inusualment ràpid
Independentment del tipus de tecnologia que facin servir, ens trobem que hi ha més de 100 vacunes en fase pre-clínica, de les quals 20 estan ja en fase 3, és a dir, que ja se n’estan fent assajos clínics a gran escala per conèixer-ne l’eficàcia. Precisament un dels temes que ha suscitat més debat és aquesta rapidesa amb què s’han desenvolupat i que fa que molts en qüestionin la seguretat. Per aclarir aquesta qüestió cal conèixer les diferències entre el procés clàssic de recerca de les vacunes i el que s’ha seguit amb el de les vacunes de la Covid. En el procés clàssic, entre la fase pre-clínica i les revisions per part de les agències reguladores poden passar 10 anys, i un cop autoritzades, en la fase 4, que és la de vigilància post-comercialització, se segueixen monitoritzant mentre s’administren a milions de persones. En el cas de les vacunes contra la Sars-CoV2, en canvi, s’ha de tenir en compte, primer de tot, que en la fase d’experimentació amb animals no es partia de 0, ja que hi havia els antecedents d’altres coronavirus que també van ser epidèmics, i després, que el que s’ha fet és solapar les fases clíniques. Quan el procés es trobava en la fase 3, la indústria farmacèutica, amb recursos propis però també públics, va començar-les a fabricar assumint el risc que potser es perdien els diners si els assajos demostraven que no eren eficaces. A més, les agències reguladores han seguit un procés que s’anomena rolling review, que consisteix a revisar els resultats en finalitzar cada fase i no de cop al final. Això ha permès que s’obtingués la seva aprovació en un mes.
Dues tecnologies amb resultats diferents
La primera vacuna autoritzada, en aquest cas per l’agència reguladora del Regne Unit, va ser la de Pfizer-BioNTech. Actualment, a l’estat espanyol ja se n’han autoritzat tres. Després de la Pfizer, es va autoritzar la de Moderna i, més recentment, la d’Astra Zeneca. L’eficàcia de la vacuna de Pfizer és del 95%, tal i com ho demostren els resultats de l’assaig clínic amb més de 43.000 voluntaris majors de 16 anys que es va publicar a la revista New England Journal of Medicine . Es va administrar en dues dosis en un interval d’entre 0 i 21 dies. El cert és que no s’esperava que s’assolís una eficàcia tan alta. Cal tenir en compte que la resposta de les persones grans a les vacunes de vegades és pitjor que la de les persones joves. Tot i que en els casos de Moderna i Pfizer, amb les dades que tenim, sembla que l’eficàcia és bastant sòlida, en els seus assajos el nombre de persones majors de 65 anys que s’han inclòs és petit. Així doncs, se n’hauran de reevaluar els resultats a mesura que es vagin administrant a gran escala.
L’altra qüestió que preocupa és el de la seguretat. Pel que fa als efectes secundaris locals, el més freqüent és el dolor (entre el 66 i el 83 per cent de les persones, depenent de la franja d’edat, el presenten). En canvi, eritemes o inflamacions són molt poc freqüents. Respecte als efectes secundaris a nivell general, en els assajos, es recullen la febre, que és poc freqüent, i, sobretot amb la segona dosi, l’astèmia, els dolors musculars i articulars, el mal de cap, els vòmits i la diarrea. Es tracta d’efectes lleus, que normalment apareixen al cap de 24 hores i desapareixen a les 48 – 72 hores següents. El que sí que estem observant a partir de les vacunacions que estem fent en residències i professionals és que en les persones que han passat la Covid la vacuna és més reactògena que en les que no l’han passat.
La vacuna de Moderna presenta resultats molt equiparables a la de Pfizer. En els assajos, s’hi han inclòs 30.000 persones majors de 18 anys i les dues dosis s’han aplicat en un interval d’entre 0 i 28 dies. L’eficàcia ha estat en general del 94,1 %, però en el grup de persones majors de 65 anys baixa al 86,4 %. Quant a les persones amb comorbilitats, gairebé no s’observen diferències en els resultats. Pel que fa als efectes secundaris, tant locals com sistèmics, també són molt similars als de la primera vacuna autoritzada.
La vacuna d’Astra Zeneca va ser aprovada per l’Agència Espanyola del Medicament el 29 de gener. L’assaig clínic s’ha fet amb 24.000 participants, tots majors de 18 anys, i ha demostrat una eficàcia que es troba al voltant del 60 %. S’administra en dues dosis en un interval de 0-28 dies. Des del punt de vista de la seguretat, les proves fetes en fase 3 demostren que tampoc provocaria problemes. Cal assenyalar que en aquest cas hi ha molt poques dades en persones majors de 65 anys, ja que la majoria de persones que s’han inclòs en els assajos són professionals sanitaris. Així, tot i que les agències reguladores l’han autoritzat sense cap límit d’edat, alguns governs han decidit no aplicar-la a persones de franges d’edat avançades fins que no hi hagi dades més consolidades.
Incidència del xoc anafilàctic
Ara que tant la vacuna de Pfizer com la de Moderna s’han administrat a milions de persones a tot el món, ja podem veure dades sòlides de la seguretat. El 25 de gener l’Agència Espanyola del Medicament va publicar el primer informe de farmacovigilància. Els resultats no són diferents al que mostraven els assajos clínics i no hi ha cap efecte advers que posi en dubte la seguretat de les vacunes. L’Agència Europea del Medicament també va publicar el 28 de gener una actualització sobre la seguretat de la vacuna de Pfizer que confirma que les dades recollides estan en línia amb el que mostraven els assajos clínics. Sí que assenyala que hi ha hagut casos de xoc anafilàctic. El CDC als Estats Units ho descriu amb una incidència d’11 casos per cada milió de persones vacunades, una xifra superior a la de la majoria de vacunes. A les fitxes tècniques de les vacunes ja s’adverteix, però, que estan contraindicades per a persones que siguin al·lèrgiques a un dels components de les vacunes.
Un altre dels aspectes que preocupa entorn al procés de vacunació, tal i com hem constatat les darreres setmanes, és el retard en el subministrament per part de les farmacèutiques. Això ha facilitat, a més, que es generessin missatges que no estan fonamentats en l’evidència científica sobre els terminis de temps entre les dues dosis. Hem de tenir clar que posar una segona dosi abans del que correspon pot provocar que no es generi la immunitat que s’espera. En canvi, no passa res per endarrerir-la si és en un termini prudent. La segona dosi reforça l’efecte d’immunitat de la primera. El que podria passar si es posposés molt la segona dosi és que minvés la durada de la immunitat. L’Organització Mundial de la Salut ha assenyalat un termini de fins a 42 dies per poder-la administrar.
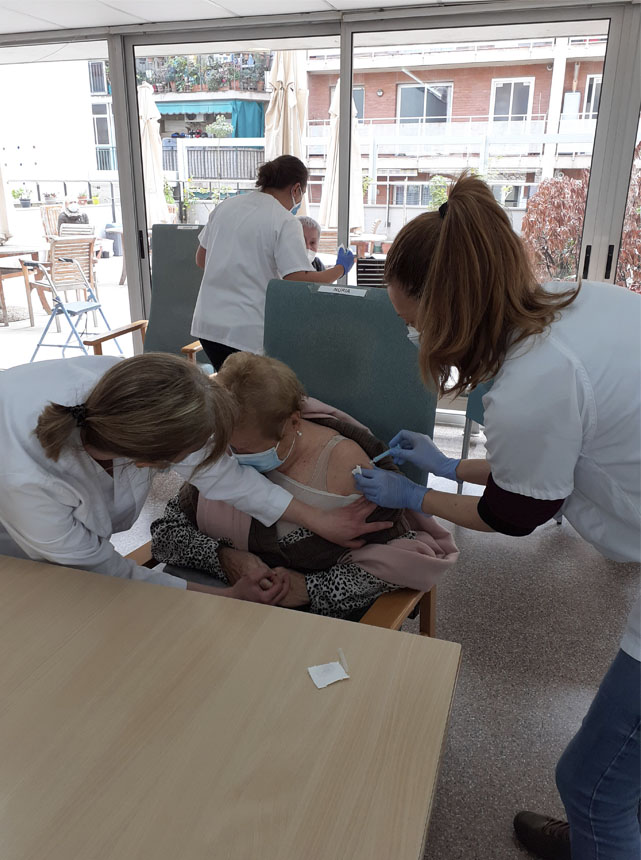
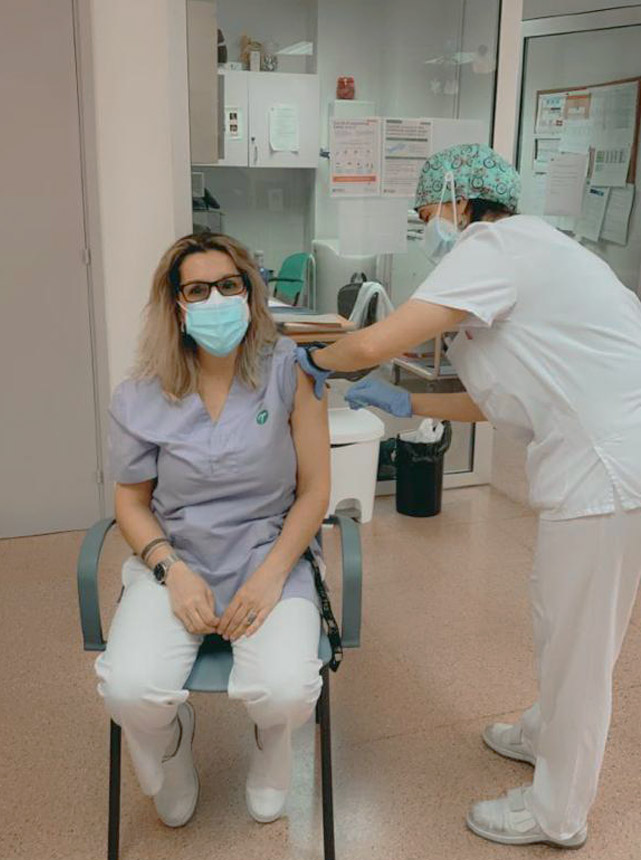
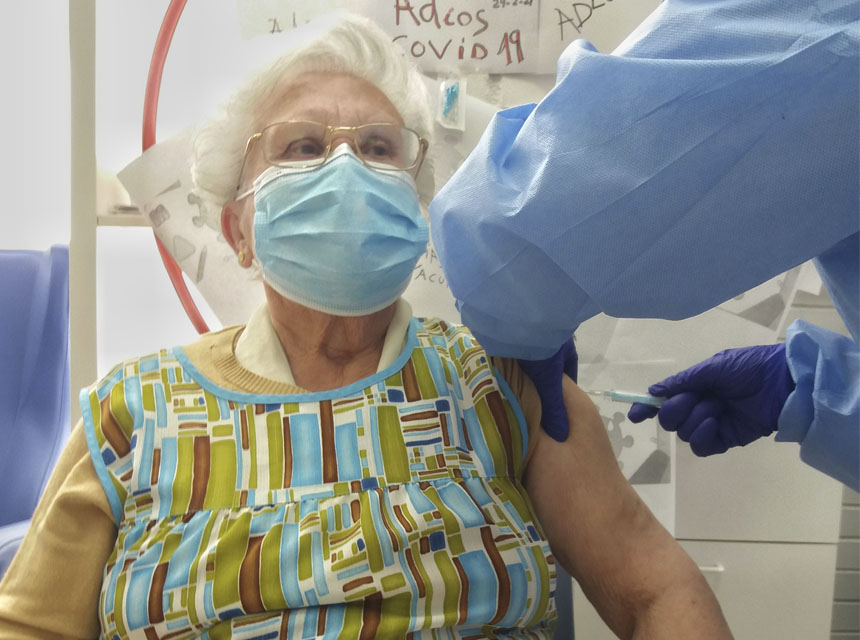
L’actualització del programa de vacunacions del Departament de Salut de la Generalitat del 15 de gener, d’acord amb el que marca el Consell Interterritorial del Ministeri de Sanitat, ha establert 3 fases de vacunació en relació a la priorització de col·lectius. Dins de la primera, calia començar per les persones que viuen en residències i els professionals sanitaris. Ara que això ja s’ha completat, hem entrat en l’etapa en que s’han de vacunar els professionals sanitaris de primera línia dels centres sociosanitaris i, posteriorment, la resta de professionals d’aquests. Després es passarà a administrar a les persones amb grau de dependència 3 i que no estan institucionalitzades. Si les vacunes arriben en els terminis acordats, aquesta fase acabaria el març i es passaria a vacunar la resta de la població, començant pels majors de 80 anys.
Qui es pot vacunar
Els assajos posen de manifest que aquestes vacunes estan indicades per a persones amb malalties cròniques. Pel que fa a les immunodeprimides, malgrat que no han estat incloses en els assajos clínics, com que no són vacunes que facin servir el virus atenuat, no hi ha contraindicació. El que no sabem és si la resposta immune serà igual que en la resta de persones. Les persones amb antecedents de Covid també es poden vacunar. En els assajos s’hi han inclòs que n’havien tingut de forma assimptomàtica i no han tingut problemes. El que sí que podria passar, amb l’excepció de les persones molt vulnerables o de molt alt risc, es que es decideixi no vacunar-les fins que hagin passat 90 dies de la seva infecció, donat que es considera que ja tenen una immunitat natural. Sobre la controvèrsia amb les persones amb trastorns de coagulació, se’ls pot administrar aquest vacuna, com qualsevol altra, fent servir una agulla més fina i pressionant durant dos minuts en el lloc d’injecció.
Respecte al subministrament simultani amb altres vacunes, com que no existeixen dades sobre la interacció, caldria que hi hagués un interval de 14 dies. Com ja hem assenyalat, les fitxes tècniques de les diferents vacunes assenyalen que estan contraindicades per a les persones que hagin tingut una reacció d’hiperasensibilitat a una dosi anterior de la vacuna o a algun dels seus components. En el cas de persones que tinguin antecedents de reaccions al·lèrgiques greus per altres causes, se’ls haurà de fer una vigilància durant 30 minuts. Així mateix, les vacunes estaries contraindicades per a embarassades, perquè tot just s’estan començant assajos que les incloguin. En qualsevol cas, és una contraindicació relativa, sempre posant en la balança els riscos i els beneficis.
No obstant això, cal recordar que no ho sabem tot encara sobre aquestes vacunes i ens resten aspectes no resolts. A banda del fet que falten assajos clínics amb embarassades, infants i persones immunodeprimides, tampoc sabem quant durarà la protecció o si haurem de posar-nos dosis de record, ni si evita les formes assimptomàtics de la Covid i, per tant, que es pugui infectar malgrat la malaltia no es manifesti clínicament. A més, haurem de seguir monitoritzant els efectes secundaris greus. El que més ens preocupa, però, és l’escapament viral, perquè ja estem veient que la vacuna no ofereix la mateixa protecció davant les diferents variants del virus. Això implicaria que les vacunes s’haurien de reformular. El missatge tranquil·litzador, però, és que aquest procés d’adaptació previsiblement serà més breu.
Magda Campins
Epidemiòloga





 93 380 09 70
93 380 09 70