Mireia Puig, cap del Servei d’Urgències de l’Hospital de la Santa Creu i Sant Pau, va impartir una xerrada en el marc de la 4a sessió del Curs de Formació en Gerontologia Clínica i Cures Pal·liatives de la Fundació Mutuam Conviure. Sota el títol ‘Maneig de les urgències geriàtriques’, la metgessa internista va parlar del model que ja estan aplicant i dels reptes que ha d’afrontar l’atenció d’urgències davant l’envelliment de la població.
Abans d’endinsar-nos en la qüestió del maneig de les urgències geriàtriques, cal situar-nos, a partir d’algunes dades que ens ofereix l’IDESCAT, en l’escenari social i demogràfic en què ens trobem, ja que té un impacte en el sistema sanitari i en els serveis d’urgències. L’esperança de vida actual se situa en els 83,5 anys i hi ha un 19 per cent de la població que té més de 65 anys. Per al 2050, la previsió és que aquest segment arribi a representar el 33 per cent de la població i que, entre un 12 i un 15 per cent, superi els 80 anys. Actualment, el 46,3 per cent de les dones i el 28,1 per cent dels homes majors de 75 anys tenen algun grau de dependència i el 13,3 per cent de les dones i el 4,4 per cent d’homes reconeixen tenir un baix suport social. Altres dades que ens ajuden a configurar aquesta radiografia són que el 36% de les persones majors de 80 anys viuen soles i que al nostre sistema sanitari tenim una important mancança de llits d’aguts.
La vellesa s’associa a malalties cròniques, demència, dependència i polifarmàcia i, per tant, a unes altes necessitats sanitàries, d’urgències i d’hospitalitzacions, que impliquen una despesa elevada. Les patologies que generen més consultes en l’ancià fràgil són les reaguditzacions de malalties cròniques, la presència de caigudes o els problemes de salut relacionats amb els medicaments. Són problemes fàcilment evitables però que generen una alta morbiditat. Sabem que la solitud i la pobresa es relacionen amb una salut pitjor i amb més visites a urgències. L’estabilitat en la salut i el benestar és un equilibri difícil entre la malaltia, l’autocura, l’acompanyament i l’ús correcte de fàrmacs. A més, l’atenció en el sistema actual de salut és molt sovint reactiva i, tot i que ho intentem, ens costa comunicar-nos amb els diferents actors del territori i de vegades fallem en la cura i la prevenció.
Més ingressos i més riscos
Un informe del Regne Unit ens mostra com l’atenció d’urgències augmenta progressivament i com això es relaciona amb la disminució de llits d’aguts. L’única manera que té el sistema de donar-hi resposta és augmentant l’ocupació de llits d’hospital i això implica un augment dels esdeveniments adversos. El mateix informe reflecteix que l’increment de les urgències genera un increment d’ingressos hospitalaris encara més important que es correspon, sobretot, als pacients més grans, però que també està relacionat amb les condicions de salut. És a dir, estan ingressant més aquells pacients que tenen comorbiditats associades.
L’escenari demogràfic i de les urgències a Catalunya és el mateix que dibuixa l’informe del Regne Unit. Així, entre el 2015 i el 2019 es va produir un increment del 13,5 per cent de l’atenció d’urgències. De les gairebé 8 milions d’urgències ateses el 2019, un 47,5 per cent van ser a hospitals. Aquest situació té un gran impacte en el sistema sanitari, ja que l’ingrés hospitalari és el recurs més car i aquesta alta ocupació dificulta l’accés a la programació i a altres activitats que també són importants per a la població general i empitjora la seguretat i la qualitat de l’atenció. Així mateix, té un impacte sobre el pacient ancià, que sabem que pateix de manera especial quan està sotmès a un entorn urgent i hospitalari.
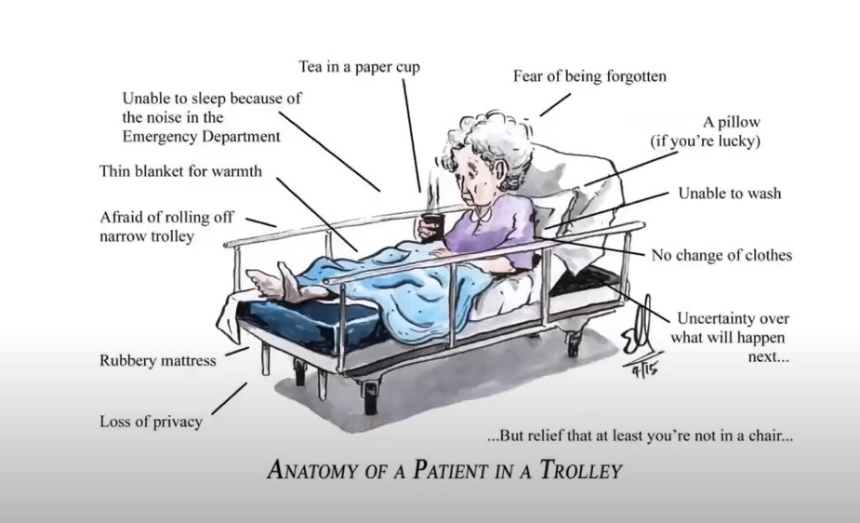
Les previsions a nivell mundial indiquen que l’envelliment poblacional i les pandèmies faran que es produeixi un creixement anual en la freqüència d’urgències hospitalàries i en l’ús dels serveis d’emergències mèdiques. Fins que no transformem el sistema sanitari això es mantindrà així. Les característiques particulars de la medicina d’urgències, amb uns circuits i professionals preparats per treballar en unes circumstàncies determinades, configuren un entorn advers per atendre aquesta població envellida. El nostre funcionament està enfocat a prioritzar i descartar, en primer lloc, les patologies que són temps-dependents i, en segon lloc, a buscar els diagnòstics importants i fer l’avaluació pausada de la situació. L’estada a urgències pot ser, de fet, un entorn molt traumàtic i amb riscos per a una persona gran i vulnerable, tal i com reflecteix aquesta il·lustració d’un metge d’atenció primària britànic.
Hem de plantejar-nos un canvi de paradigma, entenent que les urgències estan pensades per atendre un ampli ventall de població i no poden canviar, perquè han de seguir fent la tasca per a la qual han estat creades, però han de ser capaces també de generar un entorn segur i d’atenció resolutiva per als pacients ancians. Hem d’aconseguir encaixar una atenció específica a aquest segment de la població en l’escenari global que necessàriament han de ser les urgències generals.
Visions diferents
Tanmateix, ens falta teoria sobre quines són les millors estratègies i models i, sens dubte, tenim també la dificultat de traslladar-ho a la pràctica clínica. Des del punt de vista de qui i com es farà, trobem dos marcs conceptuals. El primer concep uns serveis d’urgències que operen normalment i en què hi incideixen uns equips altament experts a fer avaluació geriàtrica i de la fragilitat. Aquest marc té com a limitació important que, si aquesta tipologia de pacient no es detecta, l’equip no hi intervindrà mai i, sobretot, que és molt complicat que aquests equips estiguin funcionant 24 hores al dia i set dies a la setmana. El segon model, que és cap a on sembla que ens estem dirigint, proposa unes urgències geriatritzades, en què hi ha equips professionals multidisciplinaris capaços de detectar aquests pacients i aplicar processos, potser no tan excel·lents com el model anterior, però experts i de proveir aquesta avaluació específica i atenció adaptada. En aquest marc, l’atenció d’urgències i l’específica geriàtrica s’han de fer d’una manera simultània. Les eines no estan encara clarament identificades, però han de ser senzilles, adaptades a la urgència i pensades per a persones formades però no expertes. Respecte a la població, cal veure com se selecciona, ja que no tots els pacients geriàtrics que atenem a Urgències han de passar per una avaluació geriàtrica multidisciplinària.
 Com ja he assenyalat, el procés d’Atenció Urgent Adaptada ha de ser simultani al procés d’atenció clàssic d’urgències i, a la tria, hem de detectar la població a avaluar. Les eines no les tenim identificades, però cal buscar-ne d’adequades al nostre entorn. No hi ha models de triatge que incorporin aquesta selecció de pacients. Les necessitats s’han d’identificar mitjançant una avaluació integral àgil, que no serà completa però que ha d’utilitzar instruments pensats per a la urgència i per ser utilitzats per professionals de la medicina i la infermeria però també del treball social i la farmàcia. L’objectiu final és fer una presa de decisions que ajusti la intensitat diagnòstica-terapèutica a les necessitats identificades i ho faci en un entorn adaptat que permeti fer prevenció dels riscos i un pla de cures específic que eviti l’aparició de delirium. Tota aquesta avaluació s’ha de poder traslladar, quan el pacient marxi, al següent equip que l’atengui. Així doncs, per completar adequadament aquesta atenció urgent, hem de generar actuacions coordinades, fins i tot en el malalt que ja ha marxat, amb aquest entorn post-hospitalari.
Com ja he assenyalat, el procés d’Atenció Urgent Adaptada ha de ser simultani al procés d’atenció clàssic d’urgències i, a la tria, hem de detectar la població a avaluar. Les eines no les tenim identificades, però cal buscar-ne d’adequades al nostre entorn. No hi ha models de triatge que incorporin aquesta selecció de pacients. Les necessitats s’han d’identificar mitjançant una avaluació integral àgil, que no serà completa però que ha d’utilitzar instruments pensats per a la urgència i per ser utilitzats per professionals de la medicina i la infermeria però també del treball social i la farmàcia. L’objectiu final és fer una presa de decisions que ajusti la intensitat diagnòstica-terapèutica a les necessitats identificades i ho faci en un entorn adaptat que permeti fer prevenció dels riscos i un pla de cures específic que eviti l’aparició de delirium. Tota aquesta avaluació s’ha de poder traslladar, quan el pacient marxi, al següent equip que l’atengui. Així doncs, per completar adequadament aquesta atenció urgent, hem de generar actuacions coordinades, fins i tot en el malalt que ja ha marxat, amb aquest entorn post-hospitalari.
Reptes pendents
Al davant, tenim tot un seguit de dificultats que hem d’afrontar. Respecte a la manca d’eines, el que estem fent és utilitzar-ne algunes que estan pensades per a un entorn no-urgent, però que són flexibles, i les estem adaptant, i alhora estem generant-ne de noves. No obstant això, falta molt coneixement científic i això és una limitació important. Pel que fa a les presentacions atípiques que poden tenir les malalties agudes en els malalts grans, tenim el repte de formar els i les professionals perquè sàpiguen identificar-les. Una altra dificultat per enfocar correctament els processos urgents és l’alta prevalença dels trastorns cognitius, així com la presència de comorbiditats.
Fent un cop d’ull a la literatura sobre el tema, trobem que les primeres guies de pràctica clínica per als serveis d’urgències són del 2014. Aquestes assenyalen, fonamentalment, que cal cribrar una població diana, intentar fer-ne una avaluació integral i adaptar els circuïts i entorn per proveir una atenció urgent a les persones ancianes. Posteriorment, han sorgit preguntes sobre si els serveis d’Urgències han de valorar la fragilitat. Respecte a això, sempre dic que tant de bo tinguéssim adequadament avaluats el grau d’envelliment i fragilitat de les persones grans i així quan arribessin als serveis d’urgències només hauríem de consultar aquesta informació, però la realitat actualment no és aquesta i, per tant, sí que n’estem fent l’avaluació de fragilitat, utilitzant fonamentalment escales senzilles com la de Rockwood. La recerca que s’ha fet ens assenyala també que el delirium, quan es produeix a urgències, és un predictor de mort en 6 mesos i que allarga les estades. Per tant, cal centrar esforços a evitar-ne l’aparició.
Avançar cap a un nou model
Tenint en compte tot això, al Servei d’Urgències de l’Hospital de la Santa Creu i Sant Pau hem desenvolupat un model d’atenció urgent molt concret que creiem que és cap a on hauríem d’anar tots els serveis d’urgències. Així, creiem que hem de seguir preparats i fent circuits per als malalts no grans, però alhora hem d’estar adaptats per atendre els malalts grans, detectant aquesta població amb necessitats d’atenció especials precoçment. Si no, no farem una atenció integral i resolutiva i es generaran més riscos per als pacients, a més d’allargar-se les estades i incrementar-se els ingressos hospitalaris.
Sabem que l’edat i la comorbiditat s’associen a un major risc d’una malaltia aguda i al fet que aquesta tingui un nivell d’urgència més alt i que el procés sigui més greu. També s’associa a fets com que el procés sigui més lleu, que existeixi més d’un problema clínic, que hi hagi manifestacions inespecífiques, que el pronòstic sigui pitjor o ocasioni dependència o a l’increment de la polifarmàcia. Per tot això, s’incrementa el risc de iatrogènia per la pròpia estada hospitalària. Quan ho mirem des del punt de vista de la gestió, l’envelliment genera un increment de la freqüentació d’urgències, dels ingressos i dels reingressos, a més d’allargar-se les estades i consumir-se més recursos assistencials. Per tant, hi ha més riscos per al Sistema de Salut.
El que ens proposem al nostre servei és procurar una atenció integral de qualitat i enfocada a la fragilitat que sigui aplicada de manera universal a una població diana molt concreta amb un espectre ampli de fragilitat. El nostre Pla de Treball 2011 – 2022 integra tres eixos estratègics: una adaptació de tot el Servei d’Urgències, la creació d’una àrea adaptada a la fragilitat i la promoció de la integració en la xarxa de proveïdors de salut de l’AIS Dreta. Respecte al primer eix, implica, entre d’altres, la implantació d’una Avaluació Integral i la creació d’un Pla de Cures específic de manera que tots els professionals estiguin alineats.
Fases del procés d’atenció
 A l’entrada del pacient, identifiquem els pacients que tenen targeta ‘Cuida’m’ perquè sabem que es tracta d’una població vulnerable. Fem el procés convencional de tria però hi apliquem una checklist específica i, si es compleixen criteris PCC o MACA, es marca a la història clínica interna per tal que s’engegui un procés d’atenció diferent.
A l’entrada del pacient, identifiquem els pacients que tenen targeta ‘Cuida’m’ perquè sabem que es tracta d’una població vulnerable. Fem el procés convencional de tria però hi apliquem una checklist específica i, si es compleixen criteris PCC o MACA, es marca a la història clínica interna per tal que s’engegui un procés d’atenció diferent.
Durant l’estada, se li fa la valoració clínica sistemàtica del procés urgent, l’avaluació geriàtrica integral i el diagnòstic situacional. Se li fa un Pla de Cures, que s’aplicarà en un entorn adaptat, enfocat fonamentalment a prevenir el delirium i al maneig del dolor. Al final, es fa una planificació de la sortida. La majoria aniran a casa seva o a la residència on viuen, però també n’hi ha que passaran a l’hospitalització domiciliària o a un ingrés en hospital d’atenció intermèdia. Hem d’aconseguir que la transferència sigui perfecta i que cada persona vagi al seu recurs diana d’acord amb els altres proveïdors de salut.
Ara mateix, aquest és un model consolidat. L’any 2021 el nostre hospital va atendre 150.000 urgències, de les quals 85.000 eren generals i, d’aquestes, 15.000 corresponien a pacients que vam identificar com a fràgils i, per tant, van rebre una atenció adaptada. Uns 5.000 van ser ingressats a l’àrea de fragilitat, una xifra que ha anat creixent els darrers anys. La majoria eren dones i la seva edat mitjana era de 87 anys. El 98 per cent d’aquestes persones eren d’un nivell d’urgència 1, 2 o 3. Per poder atendre cada cop més pacients fràgils amb el mateix nombre de boxes hem disminuït el temps d’estada perfeccionant els circuits.
Com a tancament, cal subratllar que els serveis d’urgències hospitalàries tenen i tindran un gran paper en l’atenció a la vellesa i la cronicitat i que és imprescindible la seva adaptació sense que se’n perdi l’essència. Les visites a Urgències són una finestra d’oportunitat que hem d’aprofitar. Tanmateix, cal estandarditzar els sistemes de revisió, control i pagament de l’atenció d’urgències i transformar el conjunt del sistema sanitari per tal que sigui menys reactiu i més proactiu.
Mireia Puig
Cap del Servei d’Urgències
Hospital de la Santa Creu i Sant Pau





 93 380 09 70
93 380 09 70