Cristina Lasmarías és infermera i Doctora en Cures Integrals i Serveis de Salut per la Universitat de Vic, és la responsable de la recerca en cures infermeres de l’Institut Català d’Oncologia i lidera el Programa de Planificació de Decisions Anticipades. Precisament aquesta qüestió és la que aborda en la segona sessió del Curs de Formació Continuada en Gerontologia Clínica i Cures Pal·liatives 23 que organitza el Grup Mutuam.
El perquè de la planificació de decisions anticipades
És difícil parlar del com i del quan en la planificació de decisions anticipades (PDA) sense referir-nos primer al perquè. Tot i que estem en un entorn professional en què molts de nosaltres treballem a diari amb pacients en situacions de final de vida, és important revisar les bases de per què és important incorporar la PDA en el nostre dia a dia. Aquestes bases s’articulen al voltant de quatre aspectes clau: fonaments ètics, raons jurídiques, arguments deontològics i criteris clínics.
Què diuen els principis ètics?
Quan parlem dels principis ètics solem tenir-ne en compte quatre: l’autonomia, la beneficència, la no maleficència i la justícia. En aquest sentit, el fonament ètic més vinculat a la PDA és l’autonomia relacional; és a dir, una autonomia que no s’entén des de l’individualisme sinó des del marc de relació en què viu la persona. Així doncs, l’autonomia relacional és aquella que té en compte el subjecte com algú que viu dins d’una cultura, un entorn, una biografia, una societat o una religió i no com un ésser individual lliure de pressions externes. Entendre això és tan important com conèixer els aspectes més clínics de la malaltia, ja que a partir d’aquest context és des d’on ens hem de relacionar amb la persona.
D’altra banda, si ens fixem en els quatre models de relació clínica, que són el paternalista, l’informatiu, l’interpretatiu i el deliberatiu, el que encaixa més amb la PDA és aquest últim. I és que si no hi ha deliberació, no hi ha comunicació. Per això, és important seure amb la persona, deliberar i trobar el nexe comú entre totes les parts implicades per tal d’arribar a un consens. Si no ho fem, no estarem oferint un marc de relació, que és el allò que sustenta el desenvolupament de la planificació de decisions anticipades.
Què diu la llei?
Respecte als fonaments jurídics, recordem que tenim diverses legislacions que proporcionen un marc jurídic al desenvolupament de la planificació de decisions anticipades. Tot i que n’hi ha d’altres, en vull destacar quatre. En primer lloc, trobem la llei d’autonomia de Catalunya, que va ser la primera que es va promulgar a Espanya l’any 2000: la Llei 21/2000, de 29 de desembre, sobre els drets d’informació concernent la salut i l’autonomia del pacient, i la documentació clínica. Després, tenim la llei que regula el procés d’eutanàsia del 2021 (Ley Orgánica 3/2021, de 24 de marzo, de regulación de la eutanasia), resultat de vint anys de feina per promoure el respecte a l’autonomia i al dret a l’elecció, i la Ley 41/2022, de 14 de novembre, que regula l’autonomia del pacient així com els drets i deures en matèria d’informació clínica.
Per últim, hi ha la llei per la qual es reforma la legislació civil i processal de suport a les persones amb discapacitat en l’exercici de la seva capacitat jurídica (Ley 8/2021, de 2 de junio). Aquesta, elimina el concepte d’incapacitació jurídica i considera que totes les persones, independentment de la seva capacitat d’obrar, han de tenir els mateixos drets respecte a l’elecció de suports, tractaments o d’acompanyaments. També, elimina la figura de tutor o de tutora, que passa a ser una figura de suport. És possible que a l’hora de la pràctica clínica no impliqui gaires canvis, però reflecteix que la idea de la decisió per substitució s’ha de començar a transformar.
En resum, les quatre lleis mencionades ens parlen de tres aspectes fonamentals: la informació clínica, el consentiment informat i la presa de decisions. Hem de garantir el respecte a tots aquests àmbits, que estan perfectament regulats pel marc legal.
Què diu el marc deontològic?
Potser no sempre tenim present el marc deontològic de la nostra professió o no el consultem gaire sovint, però recomano molt fer-ho. Els elements de què parlàvem estan molt ben explicats en aquests llibres, que defineixen l’exercici de la nostra tasca professional. Per exemple, en el codi deontològic del Col·legi de Metges de Catalunya, hi trobem dues normes molt significatives que crec que defineixen perfectament com hauria de ser el marc de relació amb les persones que atenem. La norma 32 ens diu que el metge o metgessa ha d’informar el pacient de les alteracions que pateix i del pronòstic de la malaltia de manera entenedora, verídica, mesurada, discreta, prudent i compassiva. Quan es tracti de malalties amb un mal pronòstic, el metge ha d’informar de forma especialment curosa, respectuosa i personalitzada.
Si pensem en què estem acostumats a veure en el nostre dia a dia o en experiències que els pacients i les seves famílies en expliquen, veurem que això no passa tan sovint. tenir competències clíniques per donar resposta a les necessitats dels pacients és fonamental, però la forma en com ens relacionem amb els pacients i les famílies és segurament el que més recorda la persona un cop arriba al final de la seva vida. A més, un bon marc de relació també afavoreix el record positiu de l’experiència de la família que es queda.
D’altra banda, també cal mencionar la norma 33 que exposa la importància de valorar la capacitat de fer de la persona per poder comprendre la informació clínica. Això també és fonamental, ja que perquè la persona pugui prendre decisions basades en informació verídica també ha de ser capaç de comprendre i de processar aquesta informació. Si no és així, les decisions que prengui difícilment poden ser lliures i autònomes.
Criteris clínics: resultats de pacients
Per descomptat, també hi ha uns criteris clínics que justifiquen la importància de la introducció de la planificació de decisions anticipades en el nostre dia a dia. Hi ha beneficis de la PDA que reverteixen en els professionals perquè, amb ella, som més capaços de comprendre el pacient i que hi hagi concordança entre els seus desitjos i el coneixement que en tenim, quelcom fonamental per poder respectar les seves voluntats. Addicionalment, també es generen vincles terapèutics de major qualitat i confiança quan podem crear un espai de comunicació mes adient a les persones que atenem.
De cara a les persones malaltes hi ha un benefici clar en la satisfacció amb el procés d’atenció que han rebut. També hi ha un altre element fonamental que és que, per poder ser autònoms en les decisions, han de percebre que controlen aquest procés de decisió.
En el cas de les famílies, afavoreix el procés de comunicació i fa que sigui més proper al pacient. A més, hi ha una disminució de la incertesa en el procés de decisió, sobretot quan la persona malalta no té capacitat per comunicar-se. Això és degut a que, si no s’ha parlat prèviament de quines són les preferències del pacient, les decisions es prenen per substitució. En canvi, quan s’ha pogut parlar prèviament i la persona s’ha pogut expressar quan n’ha estat capaç, les decisions es prenen en base a allò que la persona ha manifestat amb antelació.
Finalment, en l’àmbit organitzatiu, la planificació de decisions anticipades també presenta avantatges, ja que hi ha una major adequació en l’ús de recursos i, per tant, l’atenció és més eficient. Hi ha molts estudis que evidencien que quan es respecten les decisions del pacient, l’ús dels recursos sanitaris s’ajusta més al que necessita la persona en cada moment.
Què és la planificació de decisions anticipades?
La PDA va començar a integrar-se en el nostre model sanitari a partir del 2014, arrel del Pla de Salut 2011-2015, que s’encarrega del desenvolupament del Model Català de PDA. Aquesta es defineix com un procés deliberatiu i estructurat mitjançant el qual una persona expressa els seus valors, desitjos i preferències i, d’acord amb aquests i en col·laboració amb el seu entorn afectiu i els seu equip assistencial de referència, formula i planifica com voldria que fos l’atenció que ha de rebre davant una situació de complexitat clínica o malaltia greu que es preveu probable en un termini de temps determinat i relativament curt, o en situació de final de vida, especialment en aquelles circumstàncies en què no estigui en condicions de decidir.
Així, la PDA és molt rellevant en una situació de final de vida en què la persona no pot decidir per si mateixa, però no és exclusiva d’aquesta circumstància. El millor és començar aquest procés tan aviat com es pugui perquè, d’aquesta manera, podrem anar prenent les decisions pertinents a mesura que la malaltia evoluciona.
El quan de la planificació de decisions anticipades
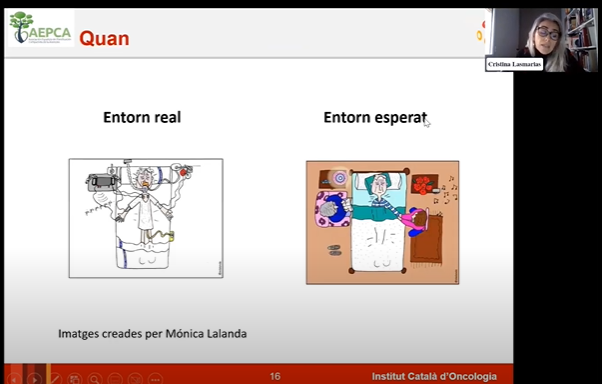
A vegades la dinàmica del dia a dia dificulta poder parar-nos per evitar arribar a una situació de gran complexitat mèdica, com la que veiem a l’esquerra de la imatge, i assolir l’entorn esperat, el de morir a casa, plasmat a la dreta. Entre aquestes dues situacions, la real i l’esperada, evidentment, hi ha molts grisos i moltes situacions possibles. Amb tot, el més important que hem de tenir present és que, si coneixem la voluntat de la persona, podrem ajustar els recursos de què disposem per no arribar a l’extrem tan dramàtic d’haver de morir en una UCI enganxat a màquines. Tot i això, cal tenir en compte que l’escenari més idealista no sempre serà possible, sobretot si no es poden garantir les condicions adequades perquè la persona mori a casa de forma confortable. El que cal és trobar un equilibri entre els dos entorns.
Planificació de decisions anticipades: requisits previs
Hem de tenir en compte que hi ha uns requisits previs per poder fer un procés de planificació de decisions anticipades. En primer lloc, hem de demanar permís a la persona i saber si està disposada a participar en un procés de diàleg en el qual segurament es parlarà de temes que potser no està preparada per comentar. Així, és imprescindible demanar permís al pacient per poder obrir aquest diàleg.
En segon lloc, és important valorar la competència. Com dèiem, la capacitat d’obrar és el que determina que la persona és capaç de comprendre la informació adient per poder prendre una decisió realment autònoma i lliure de pressions externes. Per tant, hem de valorar, i això és responsabilitat dels professionals, quina competència té aquesta persona per veure com ajustem la informació que li donem segons la seva capacitat per comprendre-la.
Després, també és important valorar el grau de participació d’altres familiars o persones properes. En aquest sentit, crec que la figura del representant s’utilitza poc en el nostre entorn. Tot i això, quan fem processos de PDA és necessari identificar la persona (familiar, conegut, amic, etc.) a qui el pacient delegarà les decisions en cas de no poder-se comunicar per si mateixa. Aquesta és una eina clau en el procés de planificació de decisions anticipades i hauria de ser-ho també, en la meva opinió, en el procés d’atenció en general.
Per últim, cal tenir un mínim d’expertesa i de coneixement de com dur a terme el procés de planificació.
Planificació de decisions anticipades: qui decidirà per mi?
M’agradaria recollir la frase de la Begoña Román, que explica perfectament per què té tant sentit fer un procés de planificació de manera anticipada: “Que la malaltia ens agafi pensats i ben preparats.” I és que, com a professionals, sabem què provoquen algunes malalties i és important tenir-ho tot reflexionat abans que passi. En aquest sentit, així com el document de les voluntats anticipades (en parlarem més endavant) és una eina per a la persona, que pot utilitzar o no, el procés de planificació interpel·la els professionals. Per això, hem de ser proactius a l’hora de promoure aquest tipus de converses amb els pacients i, d’aquesta manera, poder planificar decisions mèdiques i també a altres nivells.
Així doncs, és la nostra responsabilitat generar aquesta proactivitat perquè, com deia, nosaltres coneixem com són les malalties i quines complicacions poden generar. Les complicacions de què parlem seran sobretot derivades de la situació clínica, però també poden ser provocades per la incertesa d’haver de prendre decisions en un context de desconeixement de la voluntat de a persona.
L’AEPCA i el seu model de planificació de decisions anticipades
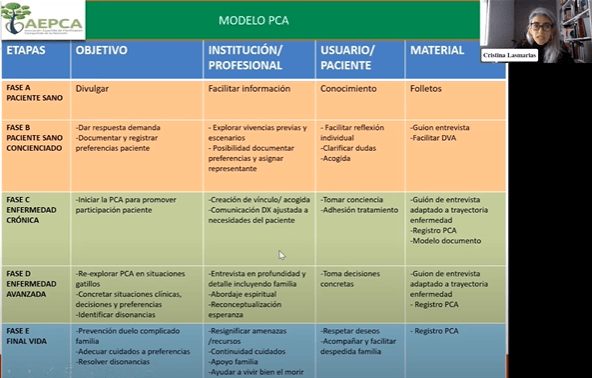
Amb l’Asociación Española de Planificación Compartida de la Atención hem elaborat un model de planificació. Nosaltres creiem que la participació de les persones en la presa de decisions depèn de la fase en què es trobi la seva malaltia. En aquest sentit, parlem de tres etapes diferents: en la primera no hi ha malaltia, en la segona hi ha una malaltia crònica i en la tercera estaríem en la fase de final de vida.
En la primera etapa, els professionals hem de ser coneixedors de quines són les eines facilitadores de reflexió sobre què voldria el pacient en cas de trobar-se en una situació de malaltia i no es pugui expressar per si mateix. Caldria, doncs, fer al·lusió als documents de voluntats anticipades (DVA) perquè la persona conegui que aquestes eines estan al seu abast. Aquí trobem dos tipus de població diferents: aquella que no té ganes de parlar del tema i aquella que està més conscienciada potser perquè ha viscut la situació d’una persona propera o coneguda.
A vegades els professionals podem no sabem on trobar eines com el document de voluntats anticipades o com orientar els pacients i familiars. Normalment, aquests aspectes es deriven a atenció a l’usuari, a atenció a la ciutadania o a la persona de treball social del centre de salut. Tot i que aquests professionals són experts en informar i assessorar sobre els DVA, hi ha parts que poden tenir a veure amb decisions mèdiques que haurà d’omplir el metge o metgessa. De fet, per definició, el DVA es dirigeix al metge responsable. Per tant, en l’elaboració d’un DVA tenim una responsabilitat pel que fa a l’acompanyament i assessoria a les persones malaltes de quina és la millor manera de redactar-lo.
L’inici del procés de planificació
En les etapes segona i tercera, on ja hi ha una malaltia present, hem de començar a fer el procés de planificació. En aquest sentit, hem fet una proposta de quines són les tasques que es deriven de cada fase. Per exemple, quan estem en un context de final de vida, hem de plantejar-nos qüestions concretes pròpies d’aquesta etapa, com l’adequació del lloc d’atenció final o de la defunció. En canvi, això no ho preguntarem quan estiguem en un fase precoç de la malaltia crònica, on ens interessarà explorar les vivències, veure com creem el vincle amb el pacient i com ajustem la informació diagnòstica inicial. Si no hi ha aquest vincle previ o aquesta acollida, prendre decisions en un context de molt més impacte emocional com és el final de vida és més difícil.
Així, la planificació no hauria de ser només una eina dedicada al final de la vida, sinó que al llarg del temps podem anar fent passos que ens ajudaran a construir un marc en què la persona se senti segura a l’hora d’expressar la seves voluntats, expectatives, preferències i objectius.
El com de la planificació de decisions anticipades: eines disponibles
Parlar del com en la PCA és una mica més difícil, però vull destacar tres aspectes fonamentals: les eines disponibles, les competències pròpies que hem de desenvolupar i els models facilitadors a l’hora de dur a terme el procés.
Pel que fa a eines disponibles, en comentem algunes relacionades amb la participació de la persona en la presa de decisions. Cal saber que la Carta de drets i deures de la ciutadania contempla el procés de planificació com a un dret de la persona. A banda, el Comitè de Bioètica de Catalunya proposa un model de document de voluntats anticipades que integra la sol·licitud d’eutanàsia. Això és important perquè si una persona no té capacitat per expressar-se per si mateixa però en el document de voluntats anticipades va deixar reflectit que volia eutanàsia en un context determinat, aquest document té la mateixa validesa legal que una petició verbal de la persona.
Una altra eina disponible per reflectir la planificació és el PIIC on hi ha un espai específic per recollir la PDA. Així mateix, també tenim al nostre abast la pàgina de decisions compartides del web de la Generalitat de Catalunya, una eina de reflexió per definir quins aspectes són més importants per a la persona. En relació a això, cal tenir en compte que per a la persona hi haurà molts aspectes de gran importància i a l’hora de planificar s’haurà d’establir quins són prioritaris perquè a vegades haurem de posar més esforços en complir-ne uns i no d’altres. Així, ajustar les expectatives de la persona en base a les possibilitats d’èxit que tenim i a allò que és important per a ella és un element fonamental del procés de planificació.
El cas de malaltia oncològica
Per què és important que recomanem a les persones que facin documents de voluntats anticipades? L’Any 2021 es va publicar un estudi, que es pot veure a la web de Observatori de la Mort de Catalunya, que analitzava les decisions i les intervencions que s’havien fet en persones que tenien DVA i les comparava amb les que no en tenien. Si observem, per exemple, les dades referents a pacients amb malaltia oncològica, veiem que les dones que tenien un DVA presentaven un 40% menys de cirurgies, un 84% menys d’ostomies i també menys endoscòpies i visites a urgències, entre d’altres. En els homes succeïa el mateix.
Cal afegir també que, al nostre país, cada cop es genera més evidencia que constata que el fet que la persona hagi pogut determinar les seves preferències té un impacte directe en l’ús de recursos. Per tant, l’impacte és positiu des del punt de vista econòmic i també del de confort de la persona. Això es deu a què hi ha concordança entre allò que es vol i allò que es rep, que serà coherent amb les preferències i amb els valors del pacient.
L’autoeficàcia
El concepte d’autoeficàcia, que va ser objecte de la meva tesi doctoral, és un dels elements més fonamentals a l’hora de modificar actituds de les persones envers la seva motivació cap a la introducció d’un hàbit nou. Dit d’una altra manera, es refereix a com de capaç se sent una persona per dur a terme una acció concreta. Així doncs, l’autoeficàcia és la creença en les pròpies capacitats per a organitzar i executar els cursos d’acció requerits per a gestionar situacions futures. Influeix molt sobre la forma de pensar, sentir, motivar-se i actuar de les persones.
En un dels estudis que vam fer, vam esbrinar que els valors més alts d’autoeficàcia en PDA estaven vinculats al fet d’haver realitzat prèviament processos de planificació, considerar-se ben format, creure que la planificació contribueix a millorar la qualitat de vida dels pacients i creure que la PDA facilita el coneixement de les seves preferències i valors. És a dir, la combinació de la percepció de ser capaços de fer-ho amb la sensibilitat cap al tema és el més important. D’aquesta manera formar-se i atrevir-se a fer amb consciència els processos de planificació permetran millorar la percepció de competència.
Per tant, a l’hora de planificar o definir un programa específic de PDA en un determinat context, institució o centre, el cal esbrinar com de predisposats estan els professionals i com de capaços se senten. D’altra banda, el procés de planificació s’ha d’implementar de manera sistemàtica. Això vol dir que no s’ha de fer només amb el pacient que m’ho posa fàcil, sinó que s’ha d’integrar amb tots els pacients que es poden beneficiar d’aquest procés, que no el rebutgen i que tenen un alt risc de perdre capacitat cognitiva.
El model de planificació de decisions anticipades de l’ICO
L’essència de la planificació és afavorir que la persona se senti i estigui informada, se senti i estigui involucrada i se senti i sigui respectada. A partir d’aquesta premissa vam construir el model de planificació de decisions anticipades a l’Institut Català d’Oncologia. En aquest cas, vam establir que la PDA era un cicle definit per unes determinades fases. El procés comença per la identificació de la necessitat i segueix amb els passos de demanar permís i obrir el diàleg, validar els aspectes acordats amb la persona, registrar-ho i, finalment, reavaluar al situació.
El registre és fonamental i s’ha de fer èmfasi també en què això no és un procés que fa el professional amb el seu pacient de manera individual, sinó que, perquè una planificació s’implementi de forma sistemàtica en un entorn assistencial, l’organització també hi ha d’estar involucrada. Aquesta ha d’afavorir uns espais determinats on poder reflectir el consens de la planificació que es puguin consultar des dels altres recursos assistencials. Es pot veure com expliquem la planificació de decisions anticipades a l’Institut Català d’Oncologia en aquest vídeo.
La planificació de decisions anticipades, una eina bàsica per a l’atenció de qualitat
Per acabar, cal remarcar, com a idea més important, que la PDA no és només parlar de la mort i d’allò que l’envolta. Es tracta de crear vincles, d’apropar-nos al coneixement de l’ésser humà a qui estem atenent amb la voluntat d’acompanyar-lo en el procés de malaltia de la manera més propera possible a allò que dona sentit a la seva vida. Com abans puguem començar a fer això, més lluny estarem d’haver de parlar d’aspectes relacionats amb la mort.
La PDA té coherència com a eina en el marc del model d’atenció a persones amb malalties cròniques avançades ja que pot millorar l’experiència de la persona malalta en relació al procés assistencial. Sobretot, és una eina que promou la reflexió sobre les voluntats, desitjos, preferències i valors, i que ens ajuda a comprendre millor qui és la persona que tenim davant. En conclusió ens ajuda a preparar-nos pel pitjor, sempre esperant el millor. En aquest sentit, cal remarcar que la PDA no treu l’esperança, sinó tot el contrari. Hi ha estudis que han avaluat com es manté l’esperança en el procés de planificació i determina que, si aquest es fa bé, no genera desànim en la persona que atenem, Això és deu al fet que amb la PDA oferim eines al pacient per afavorir el control de la situació de la malaltia i fer-lo sentir respectat, informat i involucrat.
Per últim, vull deixar usa frase de The Conversation Project que resumeix molt bé l’essència de la planificació: “Sempre és massa d’hora fins que és massa tard.”
Cristina Lasmarías
Cap de recerca en cures infermeres
Responsable del Programa de planificació de decisions anticipades
Institut Català d’Oncologia
Podeu veure la gravació de la ponència de la doctora Cristina Lasmarías al nostre canal de Youtube.





 93 380 09 70
93 380 09 70