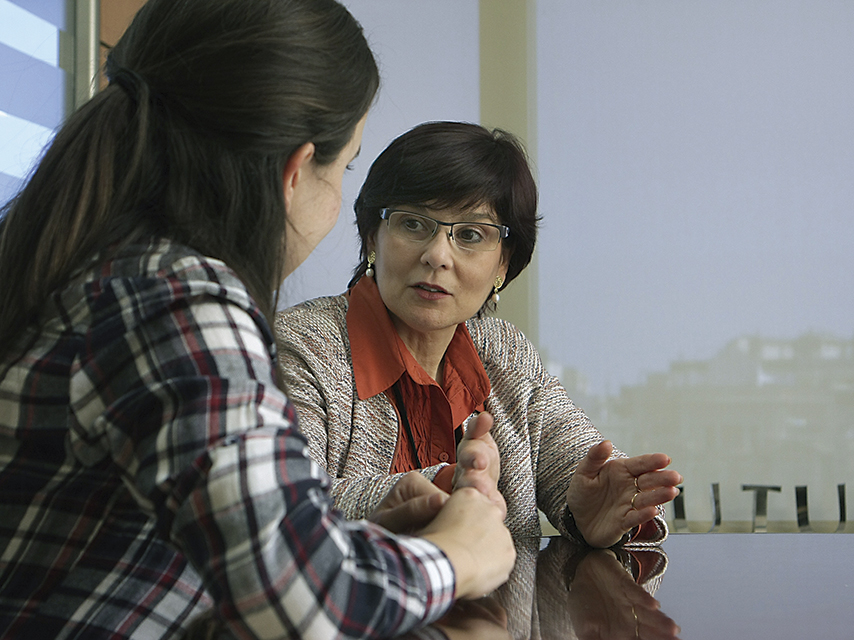Sonia Gañan i Nati Sanmartín, coordinadores del servei d’ajuda domiciliària Mutuam a Casa
Una pandèmia que ha convertit les nostres llars i bombolles de convivència en el refugi més segur no sembla el context més fàcil per a un servei que es basa en introduir un ajut extern al domicili. La llarga experiència de la Sonia i la Nati en la coordinació de Mutuam a casa, però, els ha permès lidiar amb les dificultats, i el servei s’ha adaptat als nous condicionants per seguir oferint a les persones dependents i les seves famílies la confiança de sempre.
‘Al principi de la pandèmia hi havia moltes reticències, però les vacunacions han millorat molt la situació’, explica la Sonia, que assegura que hi ha persones, però, que encara tenen por. Per tranquil·litzar-les, des de Coordinació, els expliquen que es compleixen tots els protocols establerts pel Departament de Salut i que els treballadors i treballadores porten equips de protecció individual (EPI) i han rebut una formació sobre la Covid.
Noves rutines per reforçar la seguretat
Els i les professionals han hagut de modificar la seva manera de treballar per tal de garantir la màxima seguretat que es pot oferir en un context domiciliari. Ara, assenyalen, cal respectar unes distàncies i tant el treballador com la persona usuària han de dur la mascareta mentre es presta el servei. Mutuam a casa ha pres mesures addicionals, com la de destinar una part de la plantilla a tractar exclusivament casos de Covid, amb l’objectiu de minimitzar riscos per a la resta de persones usuàries.
La por als contagis és només un afegit a les reticències que sovint emergeixen davant la contractació d’un servei d’atenció domiciliària, tot i ser evidents les millores que aporta a la qualitat de vida de la persona receptora. ‘La principal barrera són els dubtes inicials del futur usuari o usuària’, explica la Sonia, que assegura que molt sovint són les famílies les que busquen una atenció de qualitat que elles soles no donen l’abast a cobrir. Els motius d’aquestes reticències per part de les persones grans, diuen, són variats: que no accepten que necessiten un cop de mà, que pensen que estarien més a gust si els seus fills o filles se’n fessin càrrec, que tenen pudor per ser ateses per un desconegut… ‘Hem d’entendre que som nosaltres els que entrem a casa seva i envaïm la seva intimitat’, reconeix la Nati, que assegura, però, que els professionals tenen les seves pròpies estratègies per trencar el gel i guanyar-se la confiança del nou usuari.
 En aquest sentit, expliquen, la selecció del treballador o treballadora que prestarà un servei determinat es fa d’una manera molt acurada i personalitzada. Primer de tot, parlen amb la persona a qui s’atendrà i la seva família i fan un diagnòstic social en què s’identifiquen les necessitats concretes i si hi ha alguna preferència que s’hagi tenir en compte. Llavors, es busca entre els professionals de Mutuam a Casa aquells que s’adeqüen més al servei, tenint en compte fins i tot aspectes com el caràcter, per assegurar la satisfacció de qui s’atén. ‘A una persona molt tímida procurarem oferir-li un treballador més prudent per tal que no se senti cohibida, mentre que a una de més oberta potser li encaixa més algú extravertit’, descriuen les coordinadores.
En aquest sentit, expliquen, la selecció del treballador o treballadora que prestarà un servei determinat es fa d’una manera molt acurada i personalitzada. Primer de tot, parlen amb la persona a qui s’atendrà i la seva família i fan un diagnòstic social en què s’identifiquen les necessitats concretes i si hi ha alguna preferència que s’hagi tenir en compte. Llavors, es busca entre els professionals de Mutuam a Casa aquells que s’adeqüen més al servei, tenint en compte fins i tot aspectes com el caràcter, per assegurar la satisfacció de qui s’atén. ‘A una persona molt tímida procurarem oferir-li un treballador més prudent per tal que no se senti cohibida, mentre que a una de més oberta potser li encaixa més algú extravertit’, descriuen les coordinadores.
La confiança arriba aviat
Després de tants anys al capdavant del servei, saben que les reticències inicials s’esvaeixen aviat, perquè l’impacte en la seva qualitat de vida i en la de les famílies és molt positiu. De fet, diu la Nati, en els casos de serveis de més hores o que fa anys que duren ‘la relació és de tanta confiança que molts usuaris desitgen que arribi la treballadora per gaudir de la companyia’. I recorda una frase que els diuen molt: ‘si ho haguéssim sabut, us hauríem trucat abans’.
La qualitat del servei té com a pilars fonamentals una Atenció Centrada en la Persona i la vàlua dels treballadors i treballadores, a qui es cuida molt des de la Coordinació i des de l’empresa, assegura la Sonia. La plantilla és molt estable ja que, a diferència d’altres empreses, es compleix el que estableix el conveni del sector i els professionals estan contractats en el règim general de la Seguretat Social. La Nati hi afegeix que a Mutuam a Casa es vetlla molt per la seguretat laboral, perquè ‘no tot s’hi val, per facturar un servei’.





 93 380 09 70
93 380 09 70