Revisió del tractament farmacològic: quines eines tenim?

A Catalunya, l’esperança de vida se situa al voltant dels 82 anys, essent de les més elevades del món. Aquest fet va lligat a un augment de la prevalença de les malalties cròniques que requereixen la prescripció de medicaments i prop d’un 20% dels pacients que reben 10 o més fàrmacs tenen 80 anys o més.
Amb l’edat també s’afegeixen factors que condicionen l’ús de la medicació, que poden estar relacionats amb el pacient (canvis fisiològics, canvis a la farmacocinètica i la farmacodinàmica, evolució en el temps de la situació clínica, adherència al tractament), amb el tractament (fàrmacs d’estret marge terapèutic, complexitat del tractament, ús de medicaments considerats potencialment inadequats) i factors relacionats amb el sistema sanitari. L’èxit d’un tractament rau en l’elecció correcta del fàrmac i la seva administració en la dosi adequada, dirigit a la patologia o trastorn específic i per al pacient idoni. En el procés de decisió terapèutica, és tan important la selecció del tractament com la seva revisió periòdica.
En els tractaments crònics aquesta revisió és imprescindible i té com a objectiu optimitzar l’efecte de la medicació sobre el pacient i alhora minimitzar la incidència dels problemes relacionats amb la medicació (PRM) i els resultats negatius associats a la medicació (RNM) que poden comprometre la seguretat del pacient. Els medicaments potencialment inapropiats (MPI) contribueixen al risc d’aparició dels PRM. El terme MPI en pacients d’edat avançada s’utilitza en referència a medicaments que s’aconsella evitar en aquesta població.
Avaluar la idoneïtat en pacients grans
Els darrers anys s’han desenvolupat eines per avaluar la idoneïtat de la prescripció dels tractaments farmacològics en pacients d’edat avançada que s’han difós entre professionals sanitaris, educadors, investigadors i reguladors. Per una banda, trobem els algoritmes de decisió i els paràmetres que poden ajudar a la revisió dels tractaments com, per exemple, el qüestionari de Hamdy, NoTears Tool, la valoració de la càrrega anticolinèrgica i els del Projecte ACOVE (Assessing Care of Vulnerable elderly), entre d’altres. Per l’altra banda, hi ha els anomenats criteris explícits/implícits, que són el resultat d’una revisió de l’evidència científica i la posterior avaluació per part d’un panell d’experts. Aquests es classifiquen segons si se centren en els fàrmacs (explícits) o si es basen en judicis clínics (implícits) (taula 1).
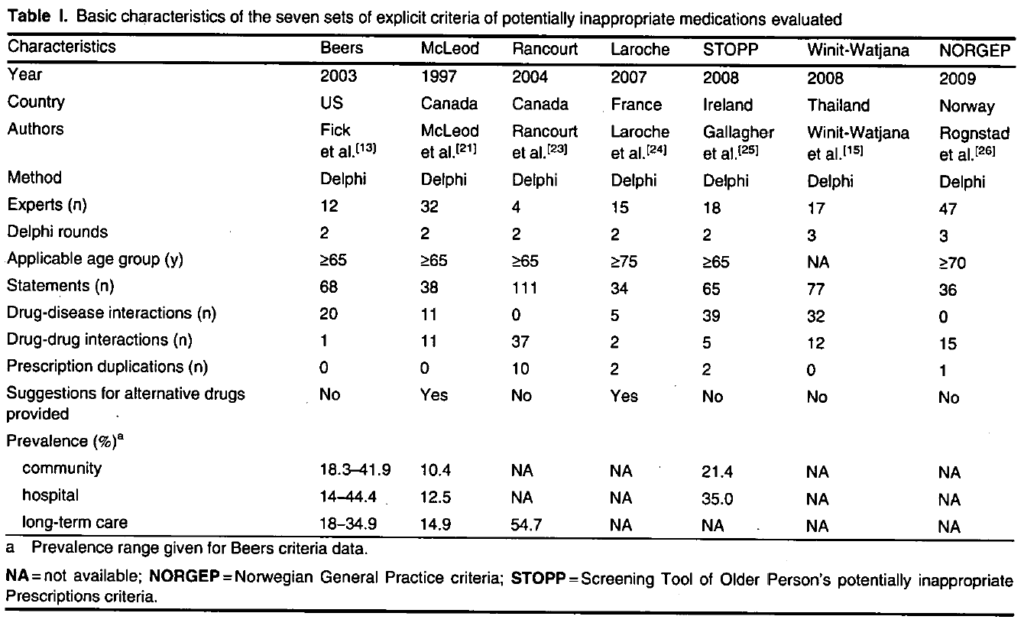
Entre els explícits, els més utilitzats són els criteris STOPP (Screening Tool of Older Person’s Prescriptions)/START (Screening Tool to Alert doctors to Right i.e. appropriate, indicated Treatment) i els de Beers. Els criteris STOPP-START estan desenvolupats per la Societat Europea de Geriatria i comprenen 114 criteris (80 STOPP i 34 START). Aporten recomanacions de medicaments que cal evitar (STOPP) i també els fàrmacs necessaris no prescrits (START) i estan organitzats per sistemes fisiològics. La limitació que es troba és que no totes les prescripcions de MPI detectades es poden evitar.
Pel que fa als criteris de Beers, aquest any se n’ha publicat la darrera actualització. Un panel interdisciplinari d’experts ha revisat l’evidència publicada des de l’última actualització del 2015 i s’hi han afegit nous criteris, eliminat criteris existents i fet canvis en la seva recomanació, justificació, nivell d’evidència o solidesa de les recomanacions. Concretament, s’hi han afegit 16 nous medicaments - sols o associacions- i se n’han eliminat 25, retirats als EUA per risc (no només es limiten a la població geriàtrica) o per ser considerats fàrmacs molt especialitzats i considerats fora de l’abast del criteris (per exemple, carboplatí i cisplatí). Tot i així, aquesta eina presenta desavantatges. El principal, és que conté gairebé un 20% de fàrmacs no comercialitzats a Europa. A més, no inclou duplicitats terapèutiques i els criteris no estan organitzats seguint un ordre estructurat com als criteris STOPP-START. Una altra limitació és que diversos fàrmacs inclosos a la llista són d’ús esporàdic en geriatria. (Taula 2)
Entre els implícits, el Medication Appropriateness Index(MAI) és un mètode usat a tots els àmbits que mesura l’adequació de cada medicament segons una escala de graus (A: apropiat; C: inapropiat). Només amb tres preguntes (indicació, efectivitat i duplicitat) es poden detectar medicaments innecessaris i polimedicació. Malgrat que ha demostrat ser molt fiable, el seu principal inconvenient és que la seva execució requereix molt de temps. A més, no es fa de forma conjunta a tota la farmacoteràpia, no mesura patologies sense tractar, no té en compte els efectes adversos dels medicaments i tampoc detecta les situacions d’incompliment del tractament.
Un altre exemple de criteris són els Criteris Priscus, que recullen un llistat de 83 principis actius inapropiats per a pacients majors de 65 anys, amb una relació benefici/risc desfavorable amb alternatives més segures i precaucions a seguir en cas d’utilització.
Considerant el conjunt d’eines, cap d’elles és del tot complerta per permetre una valoració de la adequació del tractament de forma global, ni tampoc és pràctica com per poder integrar-se fàcilment en la pràctica clínica diària. L’avaluació del tractament requereix establir l’objectiu terapèutic i els beneficis i riscos potencials de la medicació en els pacients d’edat avançada. Es tracta de considerar de manera global les circumstàncies clíniques, funcionals i socials del pacient i fer-ne una aproximació multidisciplinària que inclogui metges, infermeres, farmacèutics i altres professionals i que permeti optimitzar aquest tractament i proporcionar el major benefici i el menor risc.
Nadia El Hilali
Servei de Farmàcia
Grup Mutuam
Taula 1
Principals característiques dels mètodes implícits i explícits de valoració de l’adequació farmacoterapèutica
|
Mètode |
Implícits |
Explícits |
|
Avantatges |
|
|
|
Inconvenients |
|
|
|
Exemples |
Medication Appropriateness Index(MAI). |
Criteris Beers, STOPP-START. |
Taula 2
Comparació dels criteris explícits
Bibliografia:
- Llop R, Pedrós C. Consideracions en el tractament farmacològic del pacient d’edat avançada. BIT 2018; 29 (9): 58-64.
- No hay medicamentos “para toda la vida”, INFAC 2013; 21 (2): 10-17.
- Roure C. Validació clínica d’una metodologia estandarditzada per la revisió de la medicació i desprescribing en pacients crònics complexes. Resultats Beca Joaquim Bonal 2013-2015.
- Chang CB, Chan DC. Comparison of published explicit criteria for potentially inaproppopiate medications in older adults. Drugs Aging 2010; 27 (12): 947-957
- Wang-Hansen S, Bruun Wyller T, Hvidsen L, Kersten H. Can screening tools for potentially inappropiate prescriptions in older adults prevent serious adverse drug events? European Journal of Clinical Pharmacology 2019; 75:627–637.
- Abordaje integral del paciente con patologies crónicas. Formación en Cronicidad Sociedad Española de Farmacia Hospitalaria. Aula 2. 2017
- American Geriatrics society 2019 Updated AGS Beers Criteria ® for potentially Inappropiate Medication Use in Older Adults. Journal of the American Geriatrics Society 2019; 00:1-21
- Chitra B, Senthilvel N, Somwmya R, Sathyan S, Srisha R. A study on prescribing patern of drugs in geriatrics using Beers criteria at a private corporate hospital. International Journal of Pharmaceutical Sciences and Research 2015; 6(11):4810-4825.





 93 380 09 70
93 380 09 70